Valoración funcional de lesiones musculares en el deporte
Como continuación de la anterior publicación Lesiones musculares en el deporte en la que tratamos de definir, clasificar y realizar una aproximación en cuanto a su diagnóstico, en esta ocasión el objetivo es ofrecer una propuesta acerca de cómo realizar una valoración funcional precisa, considerándola fundamental para nuestro análisis y manejo terapéutico como fisioterapeutas, durante la toma de decisiones dentro de un equipo multidisciplinar y en materia de prevención de lesiones (re-injury) del paciente-deportista.
¿Cómo hacemos una valoración funcional de una lesión muscular?
En este sentido, si nos detenemos a valorar la presentación más común y relevante entre los atletas, la mayoría de las lesiones son estructurales indirectas del tipo 3A, desgarros musculares parciales, es decir, lesiones “con evidencia macroscópica” de daño muscular inducidas por estiramiento causadas por un alargamiento forzado repentino sobre límites viscoelásticos de los músculos que ocurren durante una contracción potente (fuerza interior).
Sus principales características son:
Síntomas: Dolor agudo, punzante o punzante al momento de la lesión. El atleta a menudo experimenta un ‘chasquido’ seguido de un inicio repentino de dolor localizado.*
Signos clínicos: Dolor localizado bien definido. Defecto probablemente palpable en la estructura de la fibra dentro de una banda muscular firme. Agravamiento del dolor inducido por estiramiento.
Ubicación: Principalmente unión músculo-tendón
Ecografía / RMN: Positivo para la interrupción de la fibra en RMN de alta resolución con hallazgo de hematoma intramuscular.
*En el compendio de síntomas podemos encontrar dolor en movimiento, debilidad y sensación de rigidez e hinchazón de los músculos implicados en la realización de un ejercicio excéntrico.
Con todo ello, resulta fundamental utilizar un enfoque multifactorial para tener en cuenta todos los factores involucrados, es decir, los factores de riesgo internos y externos del atleta, así como el evento de incitación y/o al mecanismo de lesión. (2,3)
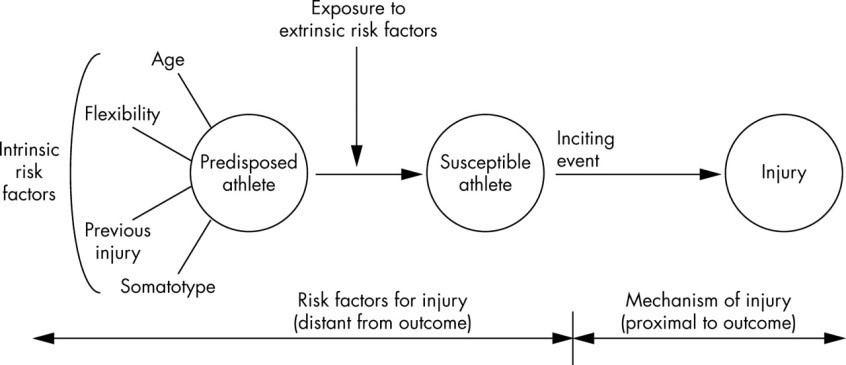
Un modelo dinámico de etiología en lesiones deportivas
Sobre la base de un enfoque más completo para la descripción de los mecanismos de lesión, es posible desarrollar un modelo integral para la causalidad de la lesión.
Este modelo se basa en el modelo epidemiológico de Meeuwisse WH, que incluye tanto una perspectiva biomecánica como las características del deporte en cuestión.
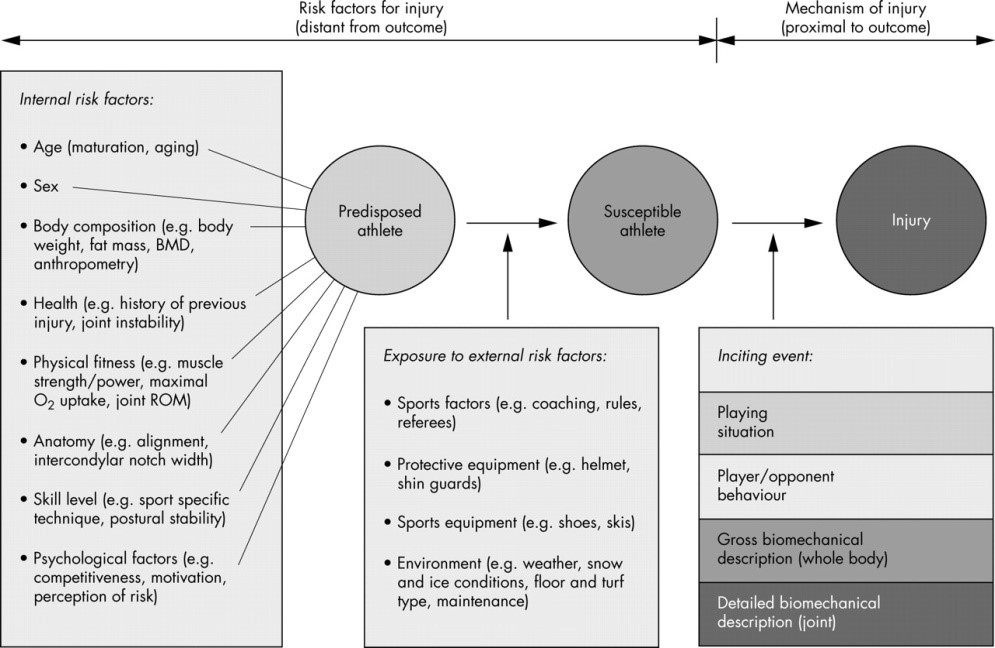
Si queremos comprender realmente la etiología de la lesión y enfocar las estrategias de prevención apropiadas, debemos mirar más allá del conjunto inicial de factores de riesgo que se cree que preceden a una lesión y tener en cuenta cómo esos factores de riesgo pueden haber cambiado a través de los ciclos de participación anteriores, ya sea asociados con una lesión anterior o no.
Este modelo considera las implicaciones de la exposición repetida, ya sea que dicha exposición produzca adaptación, mala adaptación, lesión o recuperación completa/incompleta de la lesión.
Cuando sea factible, los futuros estudios sobre prevención de lesiones deportivas deberían adoptar una metodología y una estrategia de análisis que tengan en cuenta la naturaleza cíclica de los factores de riesgo cambiantes para crear una imagen dinámica y recursiva de la etiología.

Con este modelo y argumento de base estamos en posición de plantear una valoración funcional, a desarrollar exclusivamente por el fisioterapeuta, que contenga estudios funcionales específicos para cada lesión y deporte, región corporal y grupo de edad, permitiendo establecer como resultado final un perfil de riesgo del paciente-deportista y actualizado al conocimiento científico del momento (examen previo), que justifique y de soporte a nuestro razonamiento clínico y anamnesis, y con ello poder establecer un plan de prevención y/o tratamiento personalizado.
Propuesta de examen previo de rehabilitación & monitorización del deportista
- Inicialmente atenderemos al registro de los principales factores de riesgo intrínsecos y modificables del paciente, atleta y/o deportista, considerando preferentemente, tal y como recomienda la evidencia, a la historia previa y antecedentes de lesión si la hubiera, o reflejar en caso de ser un primer episodio o lesión inicial, ya que esto podría influir en el pronóstico del proceso.
- En una primera valoración, recomendamos considerar la habilidad técnico-táctica y gestos individuales de la disciplina deportiva, el análisis global de los principales movimientos activos que realiza el sujeto, así como el control neuromuscular durante la ejecución de los mismos.
- Tomaremos mediciones antropométricas (cm2), flexibilidad (ROM), fuerza (N), estabilidad, control motor y análisis del movimiento de su sistema musculoesquelético estando provistos de un equipamiento mínimo para su realización.
Recursos necesarios para completar los principales test de valoración funcional:
Es recomendado estar equipados de camilla, silla, cinta métrica o regla, dinamómetro de mano, inclinómetro, goniómetro de brazo largo, dos pesas de 2kg, tape-cinta, rotulador, cinchas, cajones con altura 30cm y 25 cm, cámara de fotos y vídeo o APP vídeo (Kinovea, Ubersense, CoachMyVideo Mobile…), cronómetro, theraband, bici estática, conos, pica, estabilizador de presión (Stabilizer) y balones medicinales (2Kg-3Kg), entre otros.
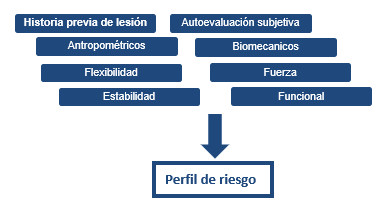
En el análisis cuantitativo de la valoración funcional, tendremos en cuenta los siguientes datos:
- Rangos articulares
- Pruebas de flexibilidad
- Test de fuerza manual, con dinamómetro y/o isocinéticos.
- Test de control motor
- Test de mecanosensibilidad neural
- Test ortopédicos y funcionales
En el análisis cualitativo incluiremos:
- Dolor subclínico: Escala visual analógica de dolor (EVA)
- Palpación de los tejidos: atendiendo a la fiabilidad y experiencia del evaluador
- Localizar zonas de restricción de tejidos y rigidez (stiffness)
- Valorar la resistencia a la carga mecánica del estímulo
- Observar las propiedades viscoelásticas de las estructuras implicadas
- Sentir la mecanosensibilidad de tejidos: atendiendo a los mecanorreceptores de bajo umbral y terminaciones nerviosas libres de la piel
En base a nuestra experiencia, también debemos tener en cuenta la descripción que realiza el deportista acerca de su dolor y lesión, considerar su experiencia previa e “inteligencia neuromuscular”, así como a los factores de riesgo extrínsecos acerca de su percepción y sensación diaria (pre- y post- esfuerzos) para poder ofrecer al menos una aproximación más real entre la clínica y la valoración funcional, y reducir el riesgo de recidiva en el return to play (RTP) o vuelta a la competición: calidad del sueño, bienestar mental y psicológico general, dolor muscular, fatiga, preparación para entrenar, atractivo del entrenamiento, motivación, etc.
La confianza, empatía y comunicación entre paciente-deportista y servicio médico-cuerpo técnico, la aceptación de los objetivos todas las partes, con una dosis de sentido crítico basado en la evidencia y bajo la lupa de la experiencia, pueden hacer bueno el diagnóstico y el pronóstico de la lesión muscular en el deporte.
De esta forma, y siendo conscientes que la valoración funcional con base científica de nuestro trabajo como fisioterapeutas debe ser reproducible y dinámica durante todo el proceso, estamos en posición de poder ofrecer un juicio clínico relevante y de garantías que nos ayude en las tomas de decisiones, para justificar los criterios de progresión y prescribir programas de tratamiento.
Para concluir, desde aquí queremos hacer valer la importancia fundamental e imprescindible de una valoración funcional precisa del paciente-deportista realizada exclusivamente por el fisioterapeuta, considerando la importancia de su papel dentro de los equipos multidisciplinares.
Recordemos que resulta necesario prestar especial atención a todos los factores de riesgo, especialmente a los intrínsecos y modificables del paciente-deportista como puede ser la fatiga precoz, alteraciones mecánicas, alteraciones neuromusculares entre otros, para evitar la lesión y el bucle infinito de la relesión por una vuelta a la competición precoz y en definitiva un mal manejo terapéutico (yatrogenia). Por ejemplo, en el caso de la frecuente lesión de isquiosurales (especialmente biceps femoral) la cual presenta un elevado índice de recidiva >20%.
Atendiendo al modelo dinámico de lesión, monitorizar al deportista es clave para prevenir lesiones y aumentar rendimiento. Debe contener estudios funcionales específicos para cada deporte y grupo de edad, permitiendo establecer un perfil de riesgo del deportista (actualizado al conocimiento científico del momento) y con ello poder establecer un plan de prevención personalizado.
La mayor dificultad radica en convencer al atleta de su cumplimiento y en tener un reporte de seguimiento fiable, sin alteraciones por variables externas y del entorno.
En MOV Rehabilitación disponemos de un equipo multidisciplinar de profesionales y medios técnicos para conseguir una recuperación completa y funcional de tu lesión, asegurándote una vuelta a tu deporte tras una correcta readaptación deportiva como parte de tu entrenamiento y mejora del rendimiento.